近年來,糖尿病的發病率逐年增加,且呈現低齡化的趨勢,已成為瞭亟待解決的公共衛生問題。
因糖尿病起病隱匿,在確診糖尿病前,患者通常會有較長一段時間處於慢性高血糖狀態,而由高血糖導致的糖尿病血管病變、糖尿病腎病等多種並發癥將嚴重影響患者的生活質量和臨床預後,因此對糖尿病患者進行早發現、早診斷、早幹預具有重要的臨床意義。
ADA 標準中指出,滿足以下條件任意一條者,建議進行糖尿病前期或糖尿病篩查:
1)年齡 ≥ 35 歲
2)BMI ≥ 25 kg/m2 且合並至少 1 項危險因素:
高危人群/種族(非高加索人)
久坐的生活方式
糖尿病一級親
高血壓(> 140/90 mmHg 或使用降壓藥者)
高脂血癥(HDL-C < 35> 250 mg/dL)
心血管疾病史
妊娠期糖尿病史
依據這一標準,83% 的美國成人符合這個篩查標準,即幾乎所有的美國成人都需要進行糖尿病前期/糖尿病的篩查,這與超重/肥胖的發病率的增加,以及合並心血管、代謝相關高危因素人群增加有關[1]。
▍ 糖尿病診斷標準的制定依據
血糖相關指標 —— 空腹血糖(FPG)、負荷後 2 小時血糖(2 hPG)和糖化血紅蛋白(HbA1c)是目前早期篩查和診斷糖尿病及糖尿病前期的主要指標。但需要指出的是,2 hPG 的變異度最大(個體內變異系數 16.6%),FPG 的差異次之(個體內變異系數 5.7%),而 HbA1c 相對最為穩定(個體內變異系數 3.6%)。
依據 2023 年發佈的 ADA 標準,其對糖尿病的診斷標準繼續延續 2010 年 ADA 的標準(圖 1),定義為 FPG ≥ 7.0 mmol/L 和/或 2 hPG ≥ 11.1 mmol/L 和/或 HbA1c ≥ 6.5%。對於有高血糖的臨床癥狀者,其隨機血糖 ≥ 11.1 mmol/L 也可診斷糖尿病。

圖 1. 糖尿病診斷標準(2010 ADA 標準)
這裡就涉及到瞭相關指標切點的選擇依據。
最突出的例子是 PPD 試驗[2]。
如圖 2 所示,在進行瞭 PPD 試驗後,受試者的皮膚硬結范圍從 0 ~ 27 mm 不等,且以 10 mm 為界,可以將相關結果直觀的分為低數值組和高數值組。
因此,選取硬結范圍 ≥ 10 mm 作為 PPD 陽性的標志。此時,其分佈特點本身就為「切點」的設定提供瞭很好的參考依據。
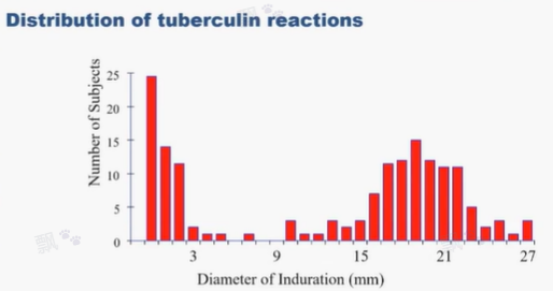
圖 2. PPD 試驗後皮膚硬結范圍分佈情況
然而,在絕大多數的情況下,血糖、HbA1c 等相關生化指標是連續型變量,盡管對於是否合並疾病狀態下,其數值有一定的區分度,但是仍有很大程度的重合(圖 3)。
因此在選擇具體的診斷及篩查指標的最適切點時,需要結合陰性預測值(NPV)、陽性預測值(PPV)、敏感性和特異性等指標。
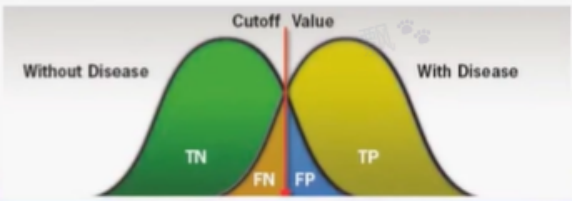
圖 3. 連續型變量的最適切點選擇
而對於糖尿病的診斷標準,其最適切點是依據糖尿病視網膜病變發生風險來進行選擇的。
正如這項發表在 JAMA 上的研究結果顯示的(圖 4),當 FPG、2 hPG 和 HbA1c 處於較低水平時,其糖尿病視網膜病變的患病率很低。而當血糖水平明顯升高時,其糖尿病視網膜病變的患病率明顯增加 [3]。
然而需要指出的是,這個結果是根據相同間隔進行分層後的結果,因此其最適切點需依據其分層進行回推。
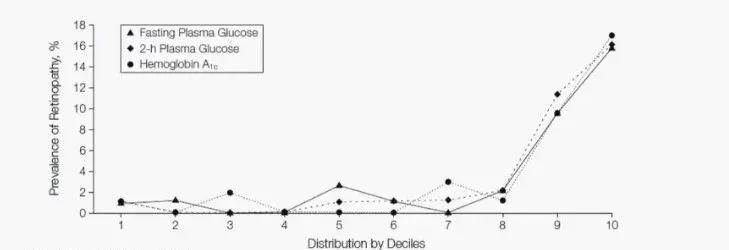
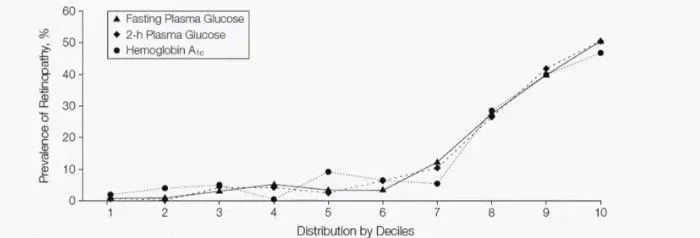
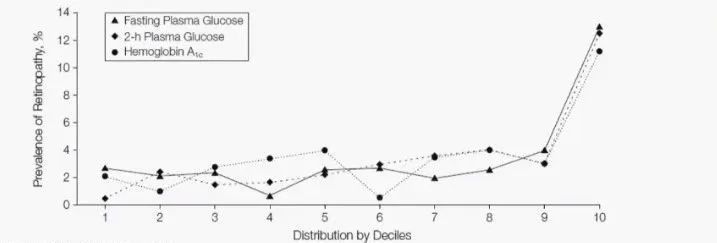
圖 4. 不同血糖水平(FPG、2 hPG 和 HbA1c)下糖尿病視網膜病變患病率(人群依次為Pima Indians、Egyptians 以及 Third National Health and Nutrition Examination Survey)
也有一些基於社區的大型流調結果,如 ARIC 研究,其結果與先前的結果相一致(圖 5),當 HbA1c 處於較低水平時,其發生中重度糖尿病視網膜病變的風險較低,而當 HbA1c ≥ 6.5%,其出現糖尿病視網膜病變的風險明顯增加 [4]。
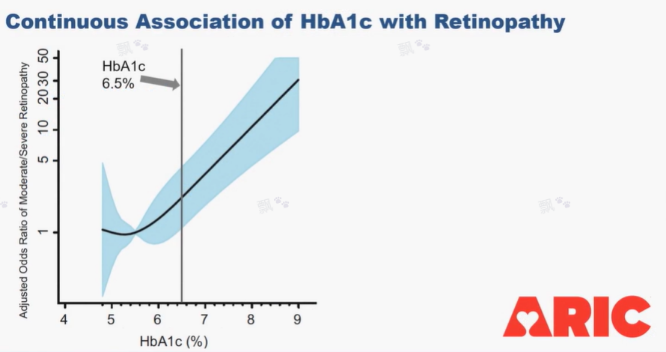
圖 5. HbA1c 水平與中重度糖尿病視網膜病變風險的關系
需要註意的是,大樣本的研究結果指出,兩個血糖指標連用較單一指標與臨床預後關系更為密切,因此 ADA 診斷標準有一項重要備註指出,對於沒有明顯高血糖癥狀的患者,單個血糖指標並不能用於糖尿病的診斷,即,2 次非同日測定的 FPG、2 hPG 或 HbA1c 達到糖尿病診斷標準,或同一天內 FPG ≥ 7.0 mmol/L、2 hPG ≥ 11.1 mmol/L 和 HbA1c ≥ 6.5% 中滿足其中至少 2 項者才可被確診為糖尿病。
而更好的理解如何診斷糖尿病,有助於糖尿病篩查的評估,並預估未診斷的糖尿病患者數。
▍ 美國糖尿病篩查與診斷現狀
一項發表在 Diabetes care 上的研究就近 30 年確診的糖尿病患者和隱匿糖尿病患者(即未被及時診斷者)的變化趨勢進行瞭分析(圖 6)。結果顯示,近 30 年糖尿病的患病率逐年增加。然而,就隱匿糖尿病來說,在 1980s ~ 1990s 期間,隱匿糖尿病患者約占所有糖尿病患者的 40%,到瞭近現代的 2017 ~ 2020 年間,這一比例逐步下降到不足 10%,提示美國的糖尿病早期篩查策略的有效性[5]。
在現有的篩查策略下,超過 80% 的美國成人需要接受糖尿病篩查。而經過篩查,美國有 3000 萬成人糖尿病患者,其中僅 11% 是隱匿的糖尿病患者。但需要指出的是,盡管未被及時診斷的糖尿病人群在逐步減少,但在部分人群中糖尿病篩查力度仍有欠缺,具體為:18 ~ 65 歲中低保或沒有保險的人群;男性,尤其是超重或肥胖者;社會經濟地位低,無法獲得定期護理的人群。
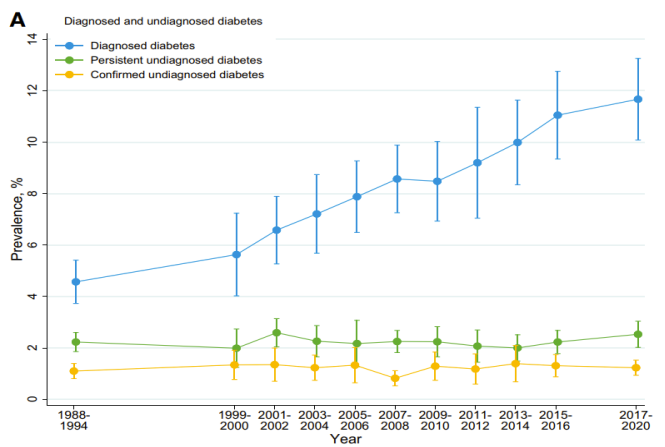
圖 6. 近 30 年糖尿病(確診和隱匿)患病率變化趨勢
在我國未診斷的糖尿病比例仍較高。2010、2013 年兩次大規模流行病學調查結果顯示,我國糖尿病知曉率分別為 30.1% 和 36.5%,已逐漸改善,但仍處於較低水平。
▍ 糖尿病前期的篩查及診斷現狀
糖尿病前期,即血糖水平(空腹和/或餐後血糖)高於正常值,但還沒達到糖尿病診斷標準的狀態。因此,處於糖尿病前期的人群是糖尿病高危人群。
然而,目前糖尿病前期的診斷標準並不統一,具體而言,有以下五個標準:
1)FPG 5.6 ~ 7.0 mmol/L(ADA 標準);
2)FPG 6.1 ~ 7.0 mmol/L(WHO 標準);
3)2 h PG 7.8 ~ 11.1 mmol/L(ADA 和 WHO 標準);
4)HbA1c 5.7 ~ 6.4%(ADA 標準);
5)HbA1c 6.0 ~ 6.4%(國際專傢委員會 IEC 標準)。
因此,在不同的診斷標準下,被判定為糖尿病前期的人群不盡相同。
一項研究就 20 歲以上的同一人群,以不同糖尿病前期診斷標準進行瞭判定,結果如圖 7 所示,其處於糖尿病前期的人數占比差異很大 [6]。
以 ADA 的 FPG 標準進行判定,近一半(43.5%)的成人被判定為糖尿病前期,提示這個診斷標準或許過於寬泛。然而用 IEC 的 HbA1c 標準進行判定,僅有 4.3% 的受試者被判定為糖尿病前期。
該研究還評估瞭不同糖尿病前期診斷標準下的轉歸情況(進展為糖尿病、慢性腎病、冠心病、全因死亡率)。結果顯示(圖 8),盡管這幾個診斷標準基本都與不良預後有關,但是其 HR 仍有明顯差異。
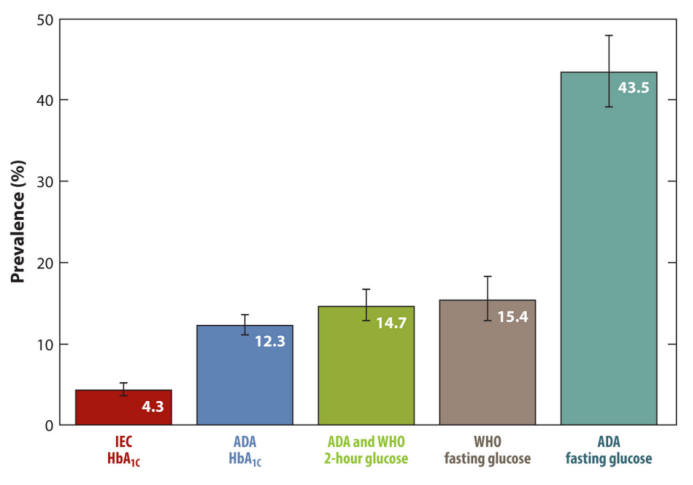
圖 7. 依據不同糖尿病前期診斷標準下美國 ≥ 20 歲成人糖尿病前期患病率
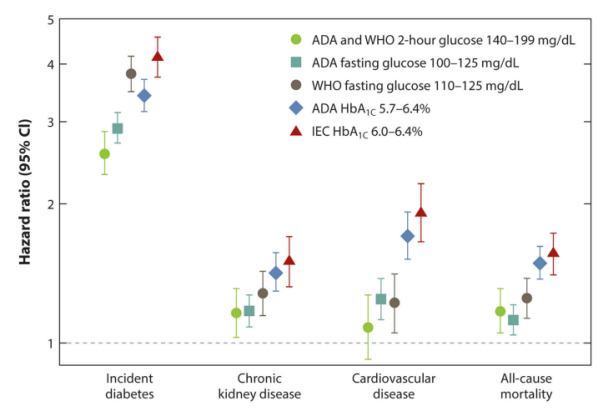
圖 8. 不同糖尿病前期診斷標準下進展為糖尿病、出現慢性腎病、冠心病和全因死亡率的 HR
是什麼導致瞭這些診斷指標下的不同結局?為什麼有些糖尿病前期患者進展為糖尿病?如何預防糖尿病前期進展為糖尿病?
Wallace 等就其進行瞭研究 [7]。其研究結果顯示,BMI 是糖尿病前期進展為糖尿病的重要危險因素。同時,HbA1c 和 FPG 水平的升高或是用於早期識別從糖尿病前期進展為糖尿病的高危人群的最適指標。而對於處於糖尿病前期的中年人群,單純的 FPG 升高者未來進展為糖尿病的風險較低(圖 9)。
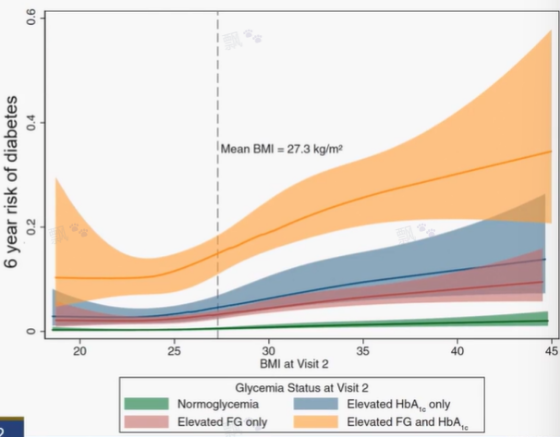
圖 9. BMI 水平與 6 年內從糖尿病前期進展為糖尿病的風險
年齡也是很重要的因素:在高齡人群中,糖尿病前期比例超過 75%,然而其進展為糖尿病的並不多。ARIC 研究中指出,對於處於糖尿病前期的高齡人群(平均年齡 76 歲),在進行瞭為期 6.5 年的隨訪後,僅有 8% 的進展為糖尿病,有 16% 的受試者死亡,近半數(44%)受試者血糖改善至正常 [8]。
▍ 小結
處於糖尿病前期的中年人群是糖尿病的高危人群,與潛在致殘率及致死率有關。糖尿病前期的篩查有助於早期識別糖尿病高危人群,並可通過改善生活方式、減重等預防其進一步進展為糖尿病。
然而,需要更進一步的研究以尋找更適合的糖尿病前期診斷標準,基於風險的糖尿病前期診斷標準或許可使其篩查更高效。而對於糖尿病來說,風險持續存在,閾值反映權衡。HbA1c 聯合時點血糖是早期篩查和診斷糖尿病的有效指標。
那麼,對我國的糖尿病以及糖尿病前期篩查有無借鑒意義呢?丁香園內分泌時間邀請到四川大學華西醫院童南偉教授、張馨月醫學博士,進行點評和解答。
點評專傢

點評內容
糖尿病疾病負擔是全球共同關註的公共衛生問題。糖尿病前期是介於正常血糖與糖尿病之間的高血糖狀態,雖然未達到糖尿病診斷標準,但同樣與心血管疾病、微血管疾病、腫瘤、癡呆、抑鬱及全因死亡等風險增加相關。因此,無論是預防糖尿病還是其心血管病變,首先應及時識別糖尿病前期。
ADA 指南建議對年齡超過 35 歲或者 BMI 超過 25 kg/m2 (亞洲人 23)且合並至少一項心血管代謝危險因素的人群進行糖尿病前期的篩查。研究表明,年齡及 BMI 為與糖尿病前期最相關的兩個危險因素,年齡越大、BMI 越高,糖尿病前期發病率隨之增加。依據此糖尿病前期篩查標準,超過 80% 美國成人需要進行糖尿病前期篩查。
有效篩查糖尿病前期首先基於準確的診斷,這就涉及血糖檢測指標及最佳診斷切點的選擇等。空腹血糖、口服 75 克葡萄糖負荷餐後 2 小時血糖及糖化血紅蛋白是目前糖尿病前期/糖尿病診斷的主要檢測指標,也有研究對糖化白蛋白、果糖胺、餐後 1 小時血糖等指標與糖尿病發生及心血管病變關系進行瞭報道及肯定。
目前糖尿病前期的診斷血糖水平切點是依據進展為糖尿病的風險確定,但是必須強調,糖尿病前期與正常血糖水平之間沒有絕對切點,就像血壓一樣,是連續變量,但是作為診斷標準必須基於對健康的危害人為的選擇一個切點。
因此對於糖尿病前期的診斷標準目前存在爭議,主要有 ADA 標準、WHO 標準、IEC 標準,全球尚未達成共識。由於診斷標準的不一致,目前缺乏關於糖尿病前期發病率的全球性統一數據,各研究報道的發病率、臨床合並癥發生風險等也存在較大差異。
未來需要更進一步的研究(如尋找其他血糖檢測標志物、基於心血管疾病發生風險確定診斷切點等)建立糖尿病前期的最佳診斷標準,幫助早期準確識別非糖尿病性高血糖,及時預防或延緩糖尿病前期及糖尿病相關的高血糖介導的靶器官損傷的發生。




發表評論 取消回复