本文作者:sysoon
「那個患者一進診室就跪下,讓我救救他。」復旦大學附屬眼耳鼻喉科醫院的洪旭佳教授談起他接診的一位患者。
根據患者的陳述,每一次眨眼,他的眼睛都會刺痛,像被很多根針紮刺,閉上眼睛後的灼燒感則像極瞭千萬隻螞蟻在眼球爬動。
睜眼、閉眼、眨眼,隻要是眼球的運動,都會給他帶來無法控制的疼痛。
因為害怕光線,患者表示自己幾乎不會出門,可就算在傢裡,白天也需要拉上厚厚的窗簾、關上窗戶:「如果接下來四十多年都隻能這樣過,真的挺沒意思的。」
而讓洪佳旭印象深刻的不僅是患者的癥狀,是患者自述的診斷:「醫生說,我得的是幹眼癥,這是一種絕癥,治不好。」
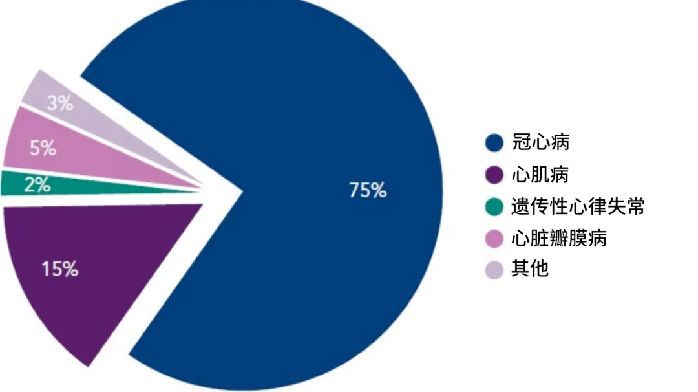
平均每 4 個人中,就有一人患病
根據《中國幹眼專傢共識(2020 年)》(以下簡稱為《共識》),中國的幹眼癥患者已經超過 3.6 億。[1]
用國傢統計局顯示的 2022 年中國人口普查數據計算:平均 4 個人中,就有一個幹眼癥患者。
但幹眼癥是絕癥嗎?回答這個問題前,需要先被瞭解的是幹眼癥的定義。
事實上,每個人都可能正在經歷「幹眼」。眼痛、眼紅、眼癢、幹澀、灼燒感、疲勞、畏光、異物感、沉重感、一過性視力模糊眨眼後好轉......如果每周出現 1 次或持續存在以上一個或多個癥狀,則提示可能存在幹眼相關的陽性癥狀。[1]
正常情況下,我們的淚膜的完整性可以維持 10 秒以上。當經常熬夜、吸煙、長時間使用手機、電腦以及經常佩戴隱形眼鏡、美瞳時,淚膜的穩定性都會出現不同程度的降低,導致破裂時間縮短、頻繁眨眼。
幹眼癥患者的淚膜破裂時間常小於 10s,並且會隨著幹眼的嚴重程度不斷縮短,眨眼更加頻繁,眼表因此處於幹燥的狀態時,淚液會進一步濃縮為高滲淚液,進一步引起角膜上皮功能障礙,從而導致惡性循環。
「通俗點來說,幹眼就是我們的眼表失去瞭淚膜的保護,外界的一些刺激都會讓眼睛受到傷害。」眼科醫生黎明(化名)給出瞭更口語化的定義。
圖源:圖蟲創意
2022 年發表在 《中國實驗眼科雜志》 的一篇文獻顯示,蒸發過強型幹眼(脂質異常型)是目前幹眼癥最主要的類型,常發展為瞼緣炎相關性結膜病變。
對於幹眼癥如果未加幹預,進一步可能引起角膜渾濁、新生血管擴張甚至角膜穿孔而失明。[2]
在今年舉行的 2023「兩會健康策」系列直播訪談節目中,北京朝陽醫院眼科主任陶勇表示:「幹眼就診率僅有 5.38%。」
就診率 5%,多數患者選擇「自醫」
洪教授回憶起他遇到過的另一位年輕患者:「是一個 20 來歲的大學生,主訴是眼睛幹澀刺痛。但患者自己本人沒當回事,自己去買眼藥水滴,當下癥狀雖然有緩解,可實際上眼表功能正在逐漸變差。」
隨著疾病進展,患者逐漸出現瞭閱讀困難,「到後來這個學生一看手機眼睛就刺痛,完全無法正常上課,隻好休學在傢近半年」,而這樣的情況,不在少數。
當疾病被拖到「忍不下去」之前,患者往往並不會意識到「幹眼」也是一個需要關註的問題。

圖源:圖蟲創意
山東某公立三甲醫院普通眼科醫生杜寒即便身為醫生,做法也與普通患者別無二致:「每天面對大量的病人和科研任務,天天都看著電腦屏幕,不舒服的時候就滴一下眼藥水,一般不會做更多的處理。」
畢竟,在一個看起來「不那麼嚴重」的癥狀面前,就診本身可能會帶來的麻煩更令人困擾。「比起排隊掛號,眼藥水輕易就買到。眼睛出現幹澀、疲勞、眼紅,大傢也會更傾向於自己買眼藥水滴,省時省力。」黎明醫生肯定瞭這一點。
可隨之而來的問題是,眼藥水真的可以解決「幹眼」的問題嗎?
洪教授表示,網絡上確實可以買到大部分品類的眼藥水,但對於患幹眼癥的特定群體來說,一定要強調在醫生指導下使用,防止濫用、誤用給患者帶來更多的損傷。
此前,就有相關研究顯示:長時間使用抗病毒、抗細菌、抗炎以及降眼壓等滴眼液,以及含防腐劑的滴眼液都會破壞淚膜脂質層,使淚膜無法維持穩定。[1,3-4]
走進診室後,挑戰並沒有結束
而當患者因為這些更嚴重的癥狀走入診間,問題則會來到醫生這一側。
黎明醫生表示:「有些患者在幹眼癥的初期,自己沒什麼感覺,灼燒感和幹澀都不怎麼嚴重;但因為眼部其他原因進行檢查時,發現淚膜穩定性已經很差,這在臨床診療中也很常見。」而這時候,需要進行「幹眼癥」的確診診斷。
在真實的就診環境中,醫生即使遇到幹眼病患者,也不一定能立馬做出明確的診斷,因為往往需要通過量表和一系列檢查來綜合評估,而其中存在一定主觀性。
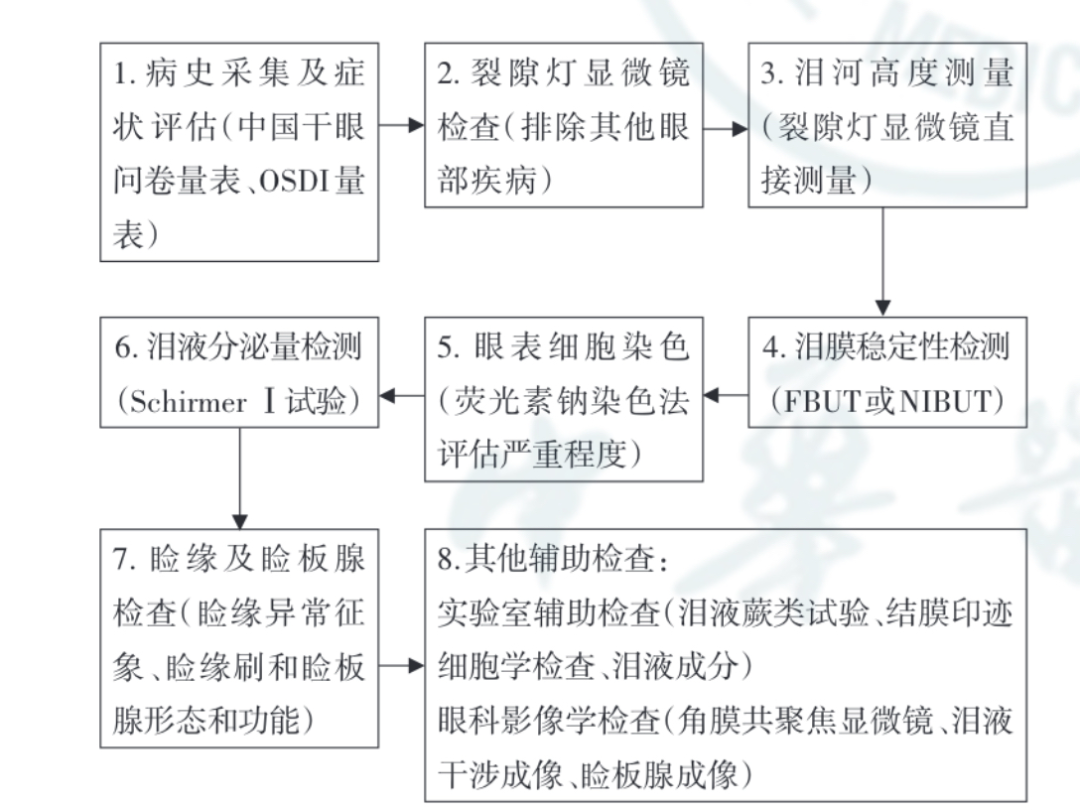
《共識》:臨床幹眼的推薦檢查流程
除此之外,幹眼癥還很容易被誤診為其他疾病。《共識》提到:臨床常見的與幹眼癥易混淆的疾病包括眼表過敏、結膜炎、倒睫、球結膜松弛、視疲勞等。有相當一部分患者,存在癥狀和體征分離的情況。[3]
從數據上來看,幹眼是我國眼手術最常見的眼科術後並發癥。約 30% 白內障患者術後出現幹眼相關癥狀,其中 10% 的患者癥狀嚴重,術後效果不佳。[5-6]
但洪教授回顧院內的情況後表示:「有時候一些患者在眼病疾病的圍手術期出現的幹眼情況,會容易被醫生忽視。」
圖源:圖蟲創意
他提及一個來做白內障手術的患者,術後自述眼睛不舒服,用藥效果有限,手術效果不佳:「有時候醫生可能會認為幹眼癥不會導致這麼嚴重的情況,不夠重視這個,就會覺得可能是白內障手術的一些傷口恢復或者是其他的問題。可如果能夠及時發現並進行幹眼相關的對癥處理,術後效果好很多,病人也更滿意。」
專傢:不是「絕癥」,是「慢性病」
洪佳旭教授覺得,像這樣診斷延遲、誤診,最終再反饋到「反復長期」的診療中,可能會讓患者的心態變得消極。
此前,研究提示幹眼相關焦慮發病率為 39~63.3%,幹眼相關抑鬱發病率為 25~53.7%。[7]也就是說,幾乎每 4 個幹眼患者中,就至少有一個出現焦慮、抑鬱等心理問題。
「那個在我診間跪下的患者,被告知自己患有的疾病是絕癥之後,無法入眠,幾近崩潰;那位眼睛痛而上不瞭課,需要休學停工的患者,身邊很多人甚至不理解,覺得他矯情。」洪教授覺得,不管是臨床維度,還是社會意識維度,都是時候需要重視幹眼癥瞭。
此前,很多媒體公開稱幹眼癥為「絕癥」,洪教授並不認可這樣的說法:
「把幹眼稱為絕癥其實是欠妥的,相比之下,我更建議稱為慢性病,就像高血壓、糖尿病一樣,我們要做的是控制癥狀,改善患者的生活質量。
「通過規范、系統的治療以及引導患者改善用眼習慣,我相信絕大多數患者不說 100%,99% 肯定是有,是能夠通過規范治療得到相對比較好的一個病情的控制。」
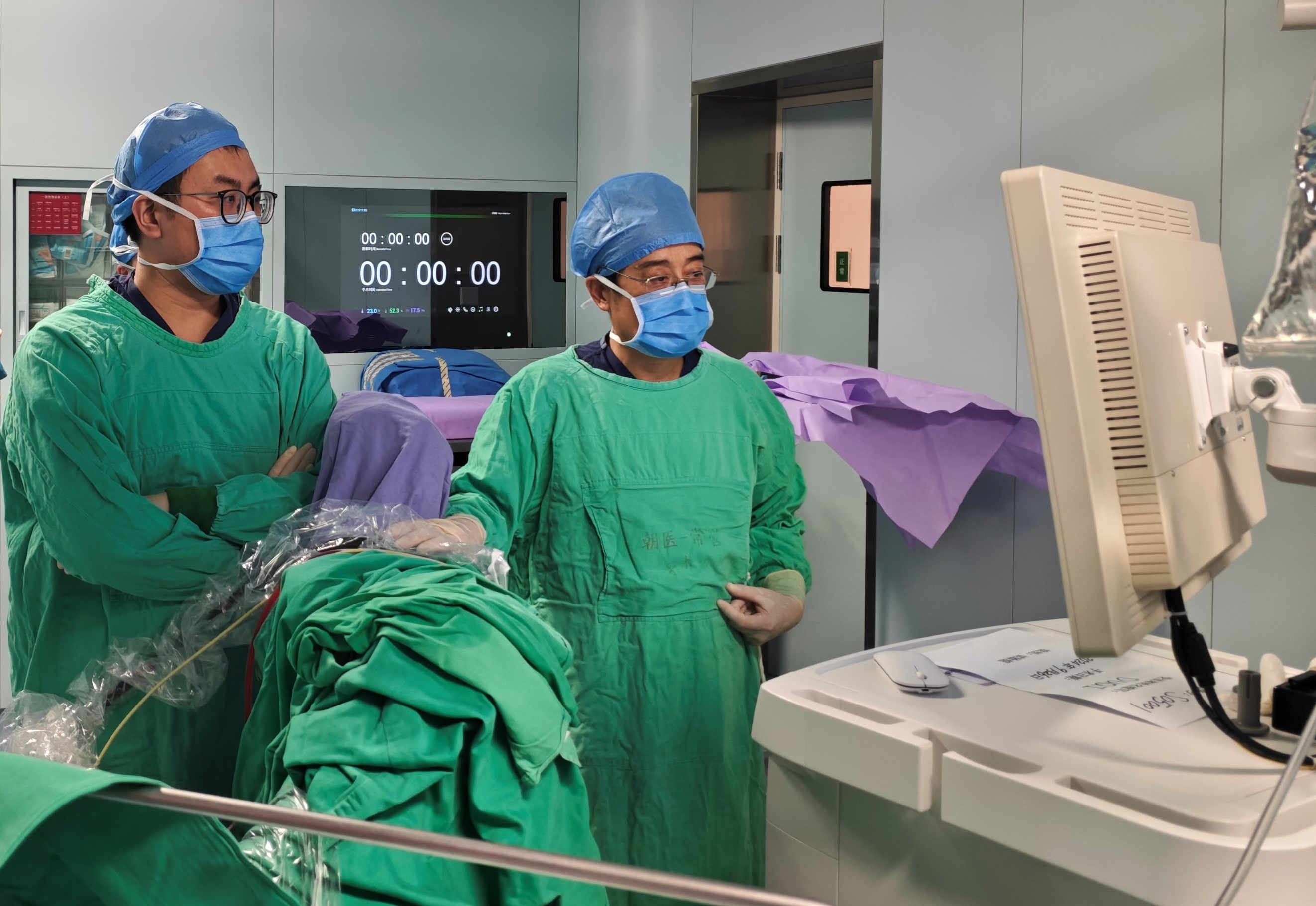
在幹眼中心接受治療的年輕患者(圖片由洪佳旭教授團隊提供)
與此同時,洪教授認為,在診療、治療的前頭,「培養意識」是首先要做的。
培養意識有兩點,一是培養醫生識別、診斷、治療幹眼癥的意識,要「視疾病為病」,不忽視,但也不誇大。
這也正是設立幹眼中心的初衷。作為《中國幹眼診療中心規范化建設專傢共識(2021)》的執筆專傢以及國內幹眼中心的帶頭建設者,洪教授認為除瞭疾病診療的本身,幹眼中心還承擔著更多的任務。

幹眼中心內的相關治療設備(圖由洪教授團隊提供)
「幹眼中心的重點還在於學科建設,醫生的繼續教育是貫穿終身的,如何幫助廣大眼科醫生改變對該疾病的診療觀念,樹立科學的認知並掌握相關的診療手段,是我們一直以來努力的方向。」
另一個,則是需要宣傳,培養患者預防、就診的意識。
應對幹眼癥最好的方法,仍舊是防患於未然:保持良好的用眼習慣;不亂滴眼藥水;不舒服及時就醫。
改善用眼習慣、盡量控制看電子屏以及佩戴隱形眼鏡或美瞳的時間,可以極大的避免幹眼的發生。
而當眼睛頻繁出現紅癢、幹澀時,到所在地區的眼科或幹眼中心及時就診仍是有效的選擇。與醫生詳細描述自己的癥狀和感受,並在專業指導下進行淚膜穩定性檢查、裂隙燈以及淚液分泌等相關檢查。
致謝:本文經復旦大學附屬眼耳鼻喉科醫院幹眼中心主任醫師 洪佳旭 審核

策劃:sysoon、ame|監制:carollero
題圖來源:圖蟲創意



發表評論 取消回复