本文作者:秦绪常
「你在医院里,跑得最快的一次是因为什么?」
刷到这篇热帖的时候,我刚结束上午的工作准备去吃饭。帖子里的很多高赞回复勾起了回忆,我一边浏览一边感慨:从科室小白到能够独当一面,谁还没经历过几个「百米冲刺」啊?
这不,刚一抬头,就看到师弟急匆匆地从我面前跑过。
「什么情况啊,这么着急?」
「刚从外院转来一个患者,严重酸中毒,听说这会儿血糖只有 0.65 了!」
「你说多少?」
01.
一顿操作猛如虎,入院还不到 6 个小时,患者已经在 EICU 接受进一步监测和治疗了。
不过,回想刚才发生的一切,还是有些脊背发凉。
患者女性,71 岁,从外院转诊至我院急诊。20 多天前,无明显诱因出现腹胀不适,伴胸闷,活动后明显,无其他伴随症状。刚开始前往社区医院治疗,服用「中药煎剂」后又出现腹泻,每日 3~4 次,大便呈黄色稀糊状,但没有明显腹痛或者里急后重。
中药服用结束后 2 天,患者腹泻好转,但仍有胸闷、气急,并间断恶心感。再次附近医院就诊,诊断「冠心病」,予口服「曲美他嗪、降脂通、消栓肠溶胶囊」,胸闷气急无好转。1 天前症状明显加重,伴头晕、乏力、冷汗、呼吸困难,这才来到我科。
入院时,虽然精神较为疲软,但应答如流。谁曾想,血糖竟然低到惊人。
一般而言,血糖水平 ≤ 3.9mmol/L 即可诊断低血糖;血糖水平<2.8mmol/L,在临床上已经属于重度低血糖。持续性的严重低血糖会引起意识丧失,造成永久性的神经损伤,甚至死亡。[1]
更要命的是,除了严重低血糖,实验室检查结果提示,患者还存在严重代谢性酸中毒和弥散性血管内凝血(DIC)。
▶ 严重代谢性酸中毒:pH 6.86,PaCO2 24mmHg,HCO3- 4.3mmol/L,剩余碱 -28.2 mmol/L,血乳酸>20mmol/L,乳酸脱氢酶异常升高(2668U/L)
▶ 弥散性血管内凝血:血小板计数下降(44×10^9/L),凝血时间显著延长(PT 37.7s,INR 3.75,APTT 49.7s),D-二聚体升高(8.0μg/ml,参考范围 0.0~0.5μg/ml)
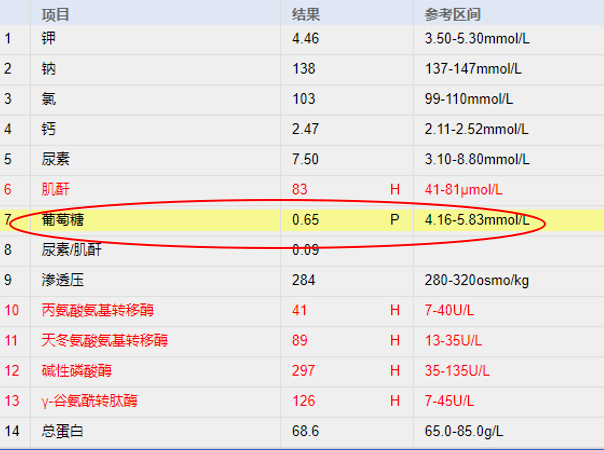
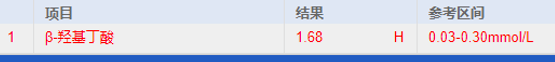
患者各项检查指标
图源:作者提供
但在之前的问诊中,患者本人和家属都否认了糖尿病史,并且表示未曾服用过二甲双胍及其他口服药物,近段时间也没有明显的进食减少。
「我妈平常就是有点高血压,吃过硝苯地平,别的啥(疾病)都没有。但是高血压已经控制十几年了,平常都是稳定在 140/80mmHg,医生都说没问题啊……」
患者家属一时间有点难以理解,平常都好好的一个人,怎么就突然严重到需要抢救了。
02.
考虑到患者乳酸酸中毒及低血糖病因不明,还存在 DIC。我们立刻予纠正低血糖及碳酸氢钠 250ml 静滴,随后收入 EICU 进行血液净化治疗,采用连续性静脉-静脉血液透析滤过(CVVHDF),无肝素抗凝。
同时,在维持血糖稳定的同时予间断新鲜冰冻血浆输注,纠正凝血障碍。
然而,当天夜里,患者病情急性加重,出现呼吸困难、氧合下降。初步判断是急性左心衰,立即予气管插管、机械通气,持续镇静镇痛。虽经一夜积极支持治疗,但患者病情并无好转,酸中毒改善不明显,血乳酸持续异常高水平。
对于非糖尿病患者,低血糖出现的病因复杂,可能由多种药物(包括促胰岛素分泌剂、乙醇等)所致,也可能由常见的重症疾病所致,如肝衰竭、肾衰竭、心力衰竭、脓毒症或营养不足;还有可能归因于肾上腺皮质功能减退症、胰岛素瘤或分泌胰岛素样生长因(insulin-like growth factor, IGF)的肿瘤。
结合临床实际及可操作性,我们通常会在快速纠正低血糖的同时送检血糖、胰岛素、C 肽、β-羟丁酸。根据结果的不同组合,推断低血糖的发病机制,然后根据发病机制,进一步寻找低血糖的病因。
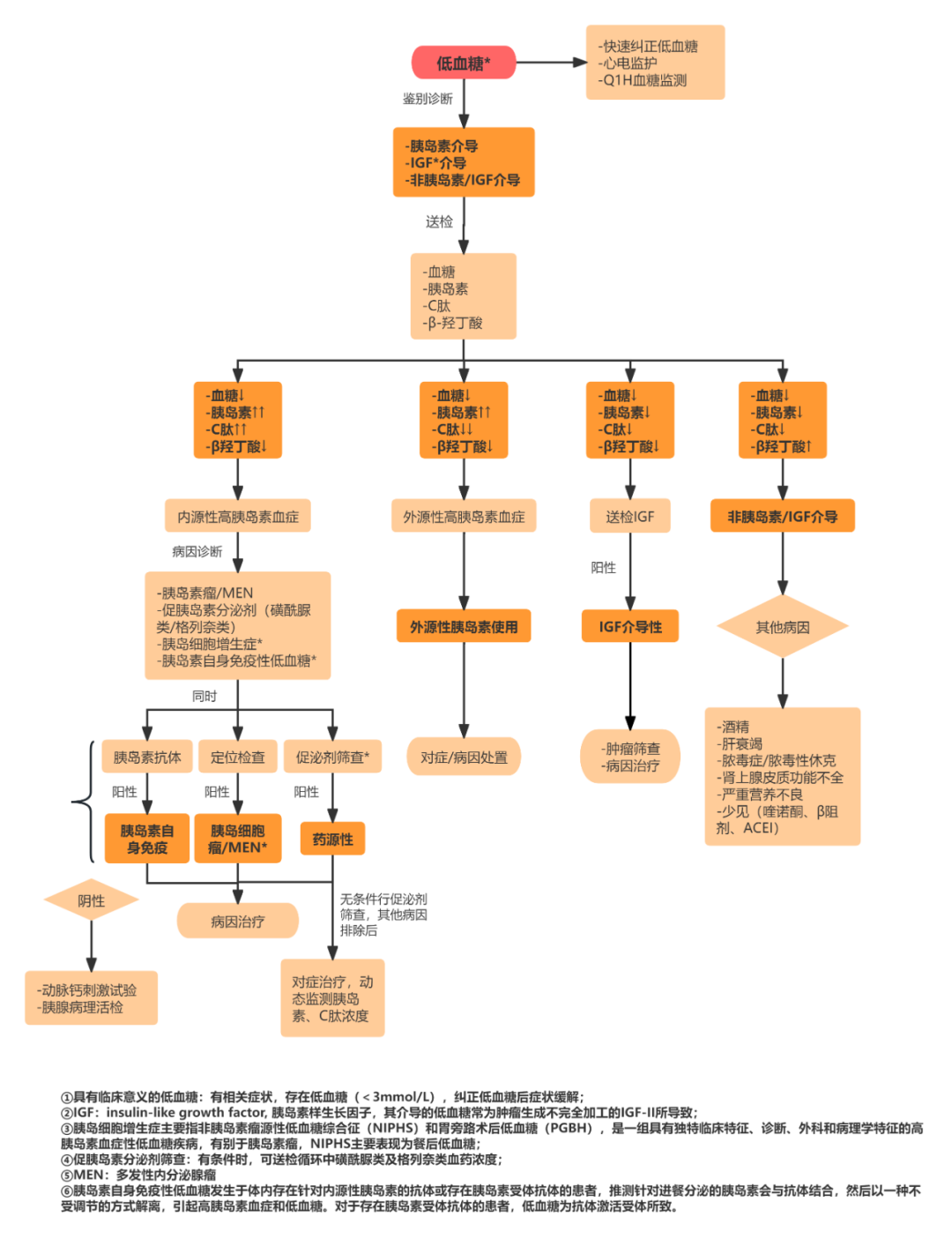
非糖尿病成人低血糖鉴别诊断及处置流程
注:该流程为作者经验性总结,仅供参考,其有效性尚无证据支持
进一步检查发现(取样检测时静脉血糖 1.86mmol/L),血清 C 肽 183.6pmol/L(参考范围 366.6~1466.7pmol/L),血清胰岛素 1.67μiu/mL(参考范围 1.9~23.0μiu/mL)。甲状腺功能提示低 T3 综合征,可的松节律、性激素无显著异常,IGF-1、生长激素无异常。
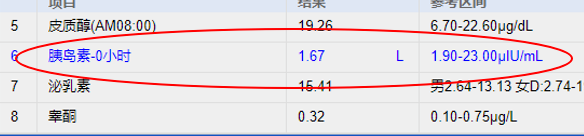
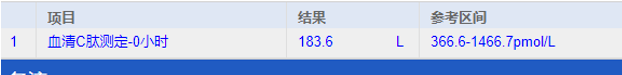
患者各项检查指标
图源:作者提供
基于这个结果,可以基本确定低血糖是由非胰岛素/IGF 介导,且最后可能是继发于某种未明确的原发病。
但究竟是什么原发病呢?
与其被没有头绪的症状绊住脚步,不如先从较为明确的诊断入手。患者血小板持续减少、单核细胞计数升高、LDH 异常升高,在注意到这一点后,我和值班医生的想法一拍即合:「不排除血液系统疾病,明早做个骨髓穿刺检查吧。」
03.
入院第 3 日,患者的骨髓穿刺检查结果出来了。骨髓免疫分型结果显示,异常淋巴细胞约占有核细胞的 11.4%,表达 CD19、CD20、CD22、CD5、CD25,不表达 CD10、FMC-7、CD23、CD38,不表达膜表面免疫球蛋白轻链。提示 B 淋巴细胞增殖性疾病,符合弥漫大 B 细胞淋巴瘤诊断(DLBCL)。
DLBCL 起源于成熟的 B 细胞,通常由类似于中心母细胞或免疫母细胞的细胞组成,是非霍奇金淋巴瘤(non-Hodgkin lymphoma, NHL)中最常见的组织学亚型,约占 NHL 病例的 25% [2]。通常表现为快速增大的症状性肿块,最常为颈部或腹部淋巴结肿大。
在 DLBCL 病例中,至少 40% 的患者起源于结外髓外组织 [3],任何组织都可以起病,但最常见的结外髓外病变见于胃或其他部位消化道 [4]。DLBCL 症状常常不典型,高达 30% 的病例存在骨髓浸润 [5],50% 以上患者乳酸脱氢酶升高。
令人惋惜的是,在这期间,虽然有积极的支持治疗,但患者的病情仍持续恶化,并进展至休克状态,血流动力学紊乱,需要靠血管活性药物维持。
国内数据显示,DLBCL 中位诊断年龄约 57 岁,近 30% 的患者诊断时年龄超过 70 岁。中国医学科学院肿瘤医院回顾 349 例接受治疗的老年 DLBCL 患者的生存状况,5 年无进展生存及总生存率分别为 45.8% 和 51.9%。[6]
入院第 5 日,骨髓细胞形态学检查提示淋巴瘤骨髓浸润,骨髓有核细胞增生活跃,粒系、红系增生减低,淋巴细胞比例稍增,涂片散在可见大量淋巴瘤样细胞,巨核细胞未见,散在及成簇血小板少见。
此时,患者病情持续恶化,内环境严重紊乱,血乳酸持续高水平,合并多脏器功能障碍。同日,家属要求自动出院,出院后当日患者死亡。
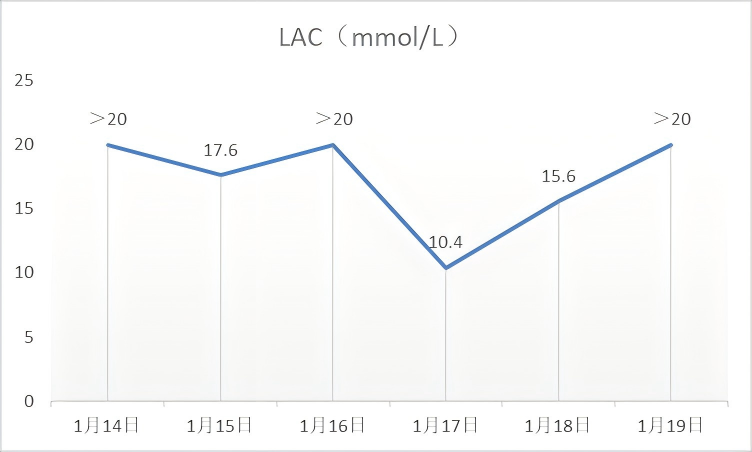
患者住院期间血乳酸水平
图源:作者提供
04.
虽然,诊断在最后一刻终于明确,但缠绕在我心中的疑云,依然没有解开。
严重的乳酸酸中毒,不明原因的低血糖,急速进展的血液系统恶性肿瘤。当这三个因素聚集到一起的时候,我突然想到了一个肿瘤学当中的一个的经典理论——Warburg 效应(也称瓦博格效应)。
正常细胞在有氧条件下,葡萄糖主要通过氧化磷酸化产生 ATP;在无氧条件下,通过糖酵解产生 ATP。
而在 20 世纪 20 年代,诺贝尔生理学或医学奖获得者 Otto Warburg 在针对肝癌细胞的观察研究中发现,即使在有氧状态下,肿瘤细胞仍会通过糖酵解途径产生 ATP,即有氧糖酵解,表现为葡萄糖摄取率高,糖酵解活跃,代谢产物乳酸含量高。
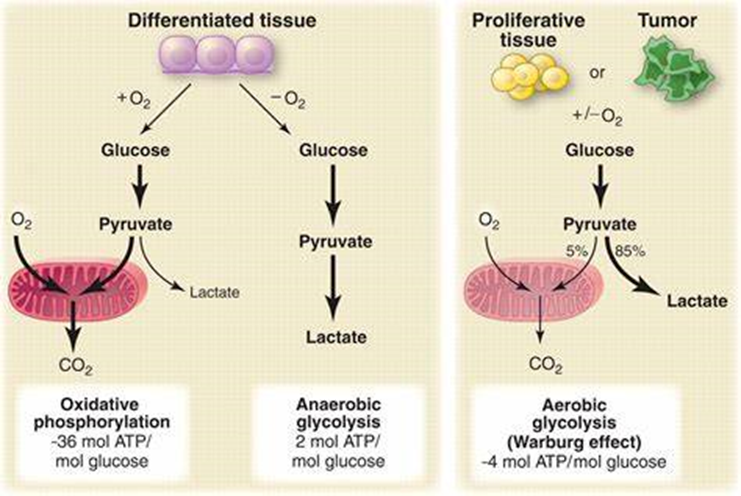
氧化磷酸化、糖酵解和有氧糖酵解(Warburg effect)的区别
图源:参考资料 7
当然,也有部分文献指出,淋巴瘤、白血病及部分实体瘤在内的恶性肿瘤迅速增殖时会造成组织缺氧,导致无氧糖酵解明显增加,也会使乳酸水平上升,引发乳酸酸中毒。[8]
结合该例患者的临床资料,可以理解为:淋巴瘤细胞不受调控的过度消耗大量葡萄糖,加上 Warburg 效应,更多的葡萄糖优先被肿瘤细胞摄取,导致低血糖的同时产生大量乳酸盐。
厘清了这一切,虽说是豁然开朗,我却并未感到些许轻松。以 Warburg 效应为主要临床症状的 DLBCL 患者并不多见,且其中的机制大多并未阐明。比如,为何患者没有脾大表现?为何患者在如此低浓度的血糖下还能依然保持清醒?
看来,临床中还有太多的谜题等着我们去探索。
这时,我不禁又想起了某位前辈的赠言:「急诊科的难以言喻的历史定律,找不出答案的病例最终诊断,都是淋巴瘤。」
本文改编自真实病例,
作者秦绪常, 浙江大学医学院附属邵逸夫医院急诊科主治医师
病例解读
浙江大学医学院附属邵逸夫医院急诊科主治医师 秦绪常:
从临床治疗效果上看,后期无论是补糖或者是血液净化治疗,都没有显著纠正患者的代谢紊乱。
也有研究认为,肿瘤的葡萄糖利用和乳酸生成与胰岛素相关的葡萄糖利用无关 [9-10]。这种积极的支持治疗甚至有可能优先喂养了肿瘤细胞,加速乳酸产生,导致乳酸性酸中毒进一步恶化,也就解释了为什么一些案例中针对肿瘤治疗后(包括化疗、放疗或手术)通常能纠正乳酸酸中毒 [11]。
对于这则病例,其实还有一点值得注意的是:该患者急诊就诊时静脉血糖极低,但除了头晕、冷汗等非特异性症状外,并没有出现昏迷等严重的神经系统症状。
这种迹象表明,除了葡萄糖或酮体外,还有一种替代的能量来源可以保护患者的大脑功能。
有证据表明,乳酸不仅是糖酵解的最终产物,还是大脑在低血糖和血糖正常情况下的主要代谢燃料 [12-14]。不过,大脑利用乳酸盐的代谢途径尚未完全明朗,可能的机制是乳酸通过转运蛋白转运到神经元,使线粒体氧化磷酸化;另外,神经元不仅可以直接吸收葡萄糖,还拥有单羧酸转运蛋白,使血清乳酸水平升高,从而越过血脑屏障,直接到达神经元 [12-13]。
回顾该例患者,严重乳酸酸中毒、反复(严重)低血糖、和巨大的肿瘤负担之间错综复杂的联系,证明该例患者发生的「Warburg 效应」。对于该类患者,支持治疗效果甚微,如果条件允许,尤其是对于化疗敏感的肿瘤,应尽快启动针对性治疗。

策划:ame|监制:carollero




發表評論 取消回复